診療部門のご案内Departments and Divisions 外科・腹腔鏡外科センター
はじめに
当外科は、各種外科系学会認定医制度修練施設に認定されており、現在医師10人のスタッフで専門性を高めた先端的な外科診療を行っています。
入院診療は2チーム体制ですが、全入院患者さんの検討を医師、看護師が毎朝合同で行うとともに、週1回の術前カンファランスは医師全員で行い、疾患の病態、進行度と患者さんの状態に応じた適切な診療、手術方法を選択することを心がけています。
診療内容
食道・胃・大腸・直腸・肛門などの消化管、肝臓・胆管・胆嚢・膵臓・脾臓といった消化器疾患、および呼吸器疾患を中心に甲状腺、乳腺、鼡径ヘルニアなどの一般外科診療です。呼吸器外科の診療内容につきましては、別途呼吸器外科のホームページを参照ください。
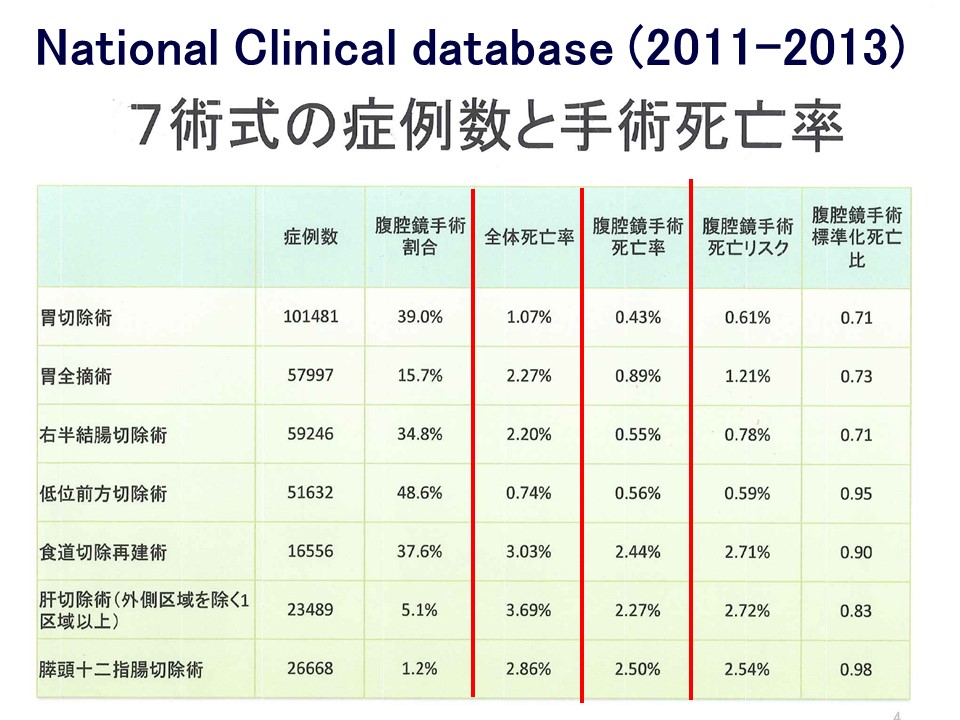
当科は腹腔鏡下手術で有名ですが、胃癌・大腸癌は1997年県内で最初に導入して以来、多くの腹腔鏡下手術を施行してきました。合格率が30%前後と資格取得が難しい日本内視鏡外科学会技術認定医(一般・消化器領域)が3名在籍しており、群馬県で最も多くの技術認定医を擁する施設であり、制度面からも保証された安全で確実な手術を施行しています。医療事故がたびたび報道された腹腔鏡下外科手術ですが、腹腔鏡下手術の安全性は学会からも公表されており(表a)、きちんとした施設における腹腔鏡下手術の成績は開腹手術以上であり、安心して手術を受けて頂けます。
また、当施設は日本肝胆膵外科学会修練施設A施設に認定されており、多数の肝胆膵高難度外科手術を安全、確実に施行してまいりました。
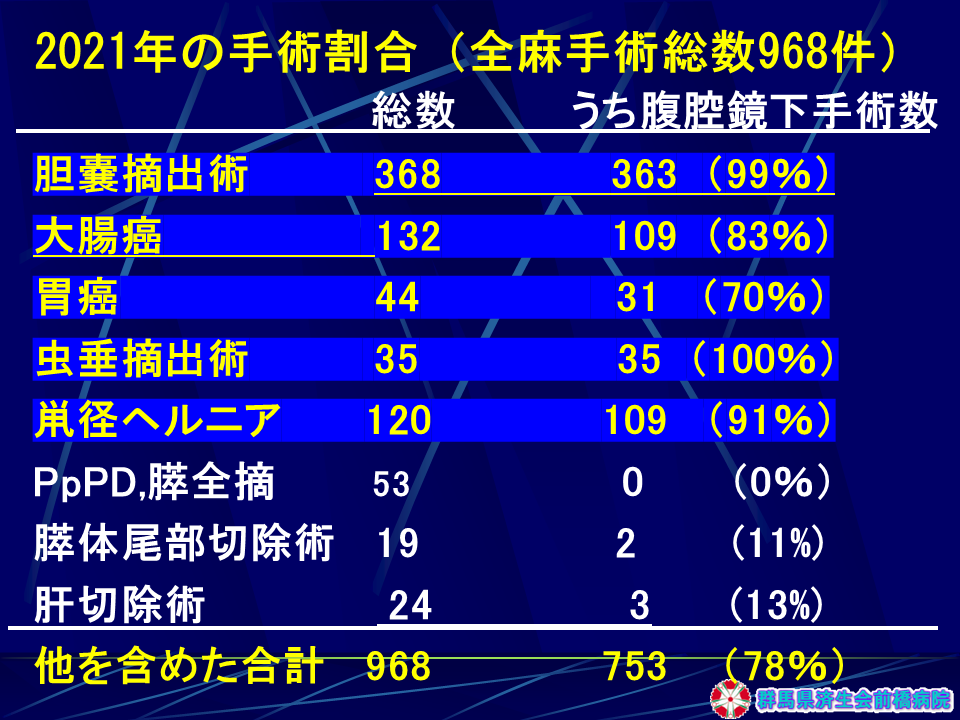
2020年、2021年はコロナ感染症蔓延の影響で全国的に受診控えが認められましたが、全身麻酔手術件数は、968件でした。
日本肝胆膵外科学会修練施設A施設としての役割
肝胆膵領域の癌に対する高難度の肝胆膵外科手術を安全に行いえる施設、医師は限られています。日本肝胆膵外科学会は、難治とされている肝胆膵領域の癌に対する高難度の肝胆膵外科手術を「安全に、かつ確実に行うことができる外科医を育成し、認定する制度」として「日本肝胆膵外科学会高度技能医専門医制度」を整備しています。この制度の趣旨は「高難度の手術を安全に確実に行いえる外科医師を育てる」ことであり、そのためには「高度技能指導医のもとで、ハイ・ボリュームセンターである修練施設で経験を積み規定数に達した後に学会申請をし、執刀した手術のビデオ審査を行う」ハードルの高いシステムです。
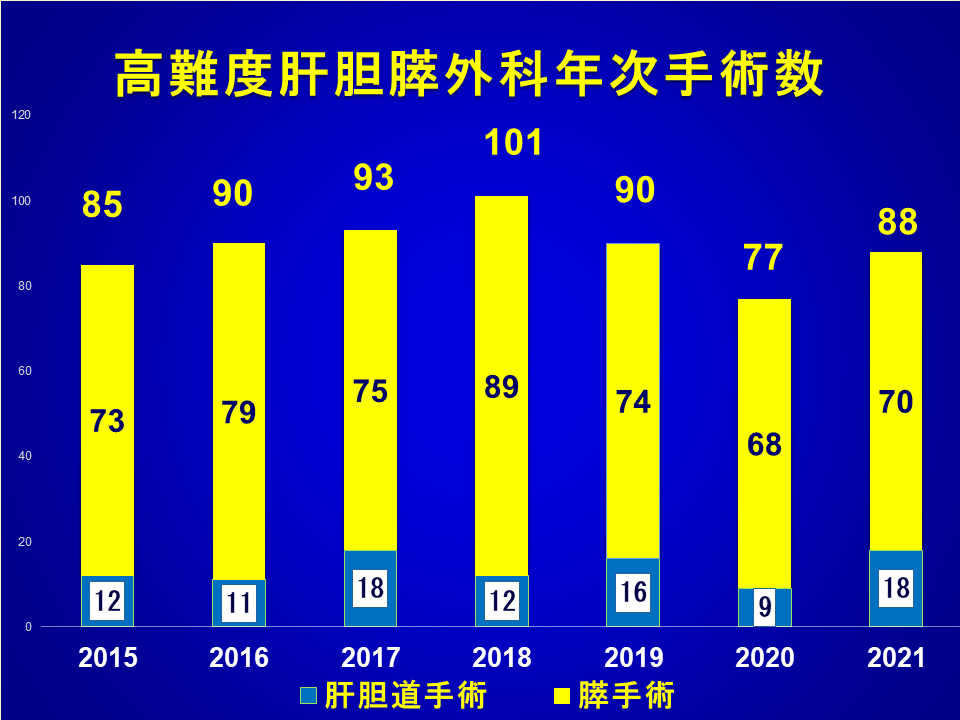
日本肝胆膵外科学会修練施設は、この専門医を育成するとともに、高難度肝胆膵手術を安全に確実に行いえる施設として学会が認定している施設です。修練施設は高難度肝胆膵外科手術症例数によってA施設(年間50例以上)とB施設(年間30-50例)に区分されており、2021年現在、それぞれ125施設と123施設が全国にあります。これら修練施設は常に学会によりその手術実績が監査されており、年間症例数が充分であっても、その内容(合併症、手術死亡率)において問題がないかを常に評価されている仕組みとなっており、問題のある施設には学会からの指導が行われ、死亡率が5%を超える施設は各症例でのレポート提出が求められ、多くの場合認定取り消しがなされるという厳しいものです。学会では、修練施設の手術死亡率も公表しており、肝胆膵高難度手術全体の術後90日以内死亡率はA施設で1.6%、B施設で1.9%であり、一般施設に比べはるかに低率となっています。代表的な高難度手術である膵頭十二指腸切除術では90日以内死亡率がA施設は1.1%、B施設が1.5%(一般施設では5%超)、肝右葉切除術では90日以内死亡率がA施設は2.2%、B施設が3.6%(一般施設では6%超)となっています。このような学会修練施設における透明性の高さ及び質保障の高さは、手術を受けられる患者さんに対し、施設の高い信頼度を学会が保証しているものであります。
群馬県済生会前橋病院は、肝胆膵外科学会修練施設のA施設に認定されています。肝胆膵外科学会高度技能指導医および高度技能専門医が在籍し毎年90-100例の高難度手術を行い(図a)、肝胆膵高難度手術を安全にかつ確実に行うことができるハイ・ボリュームセンターとして、得意とする内視鏡外科手術とともに地域の信頼に応えていきます。
診療実績
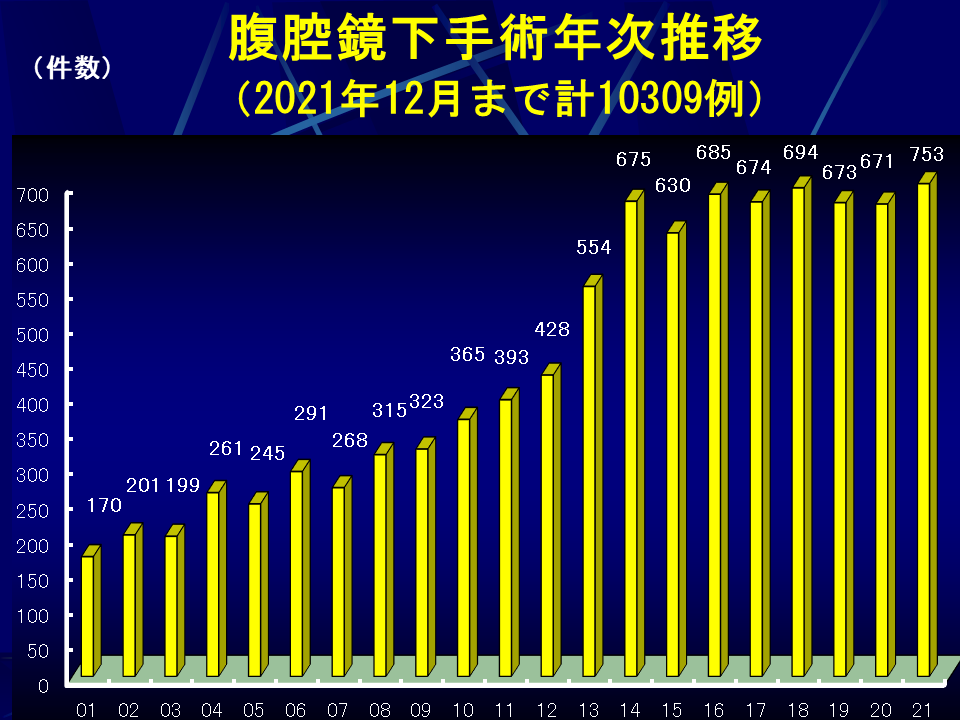
当院は全国でも早い時期から腹腔鏡下手術を導入した病院の一つであり、1992年から2021年までの腹腔鏡下手術総数は、10309例の施行実績です。これまで腹腔鏡手術に起因する手術関連死は1例もないのはもちろん、合併症も少なく安全に手術を遂行してきました。
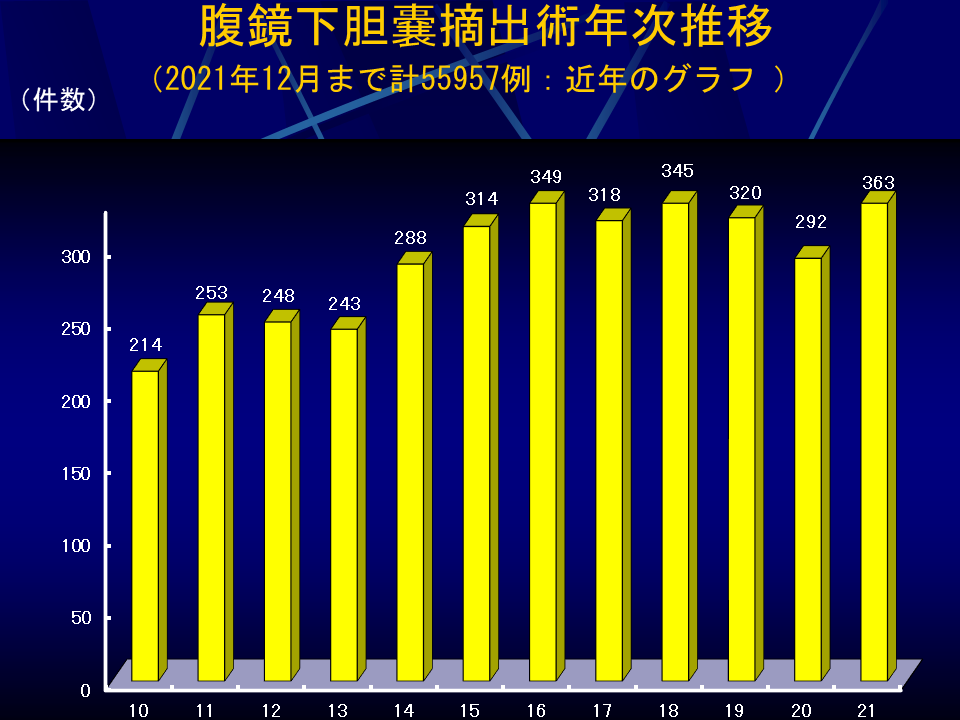
腹腔鏡手術の施行数は年々増加しており、2021年は1年間で753例の実施実績であり、開腹移行例がほとんどなく成績は良好です(図1-表1)。
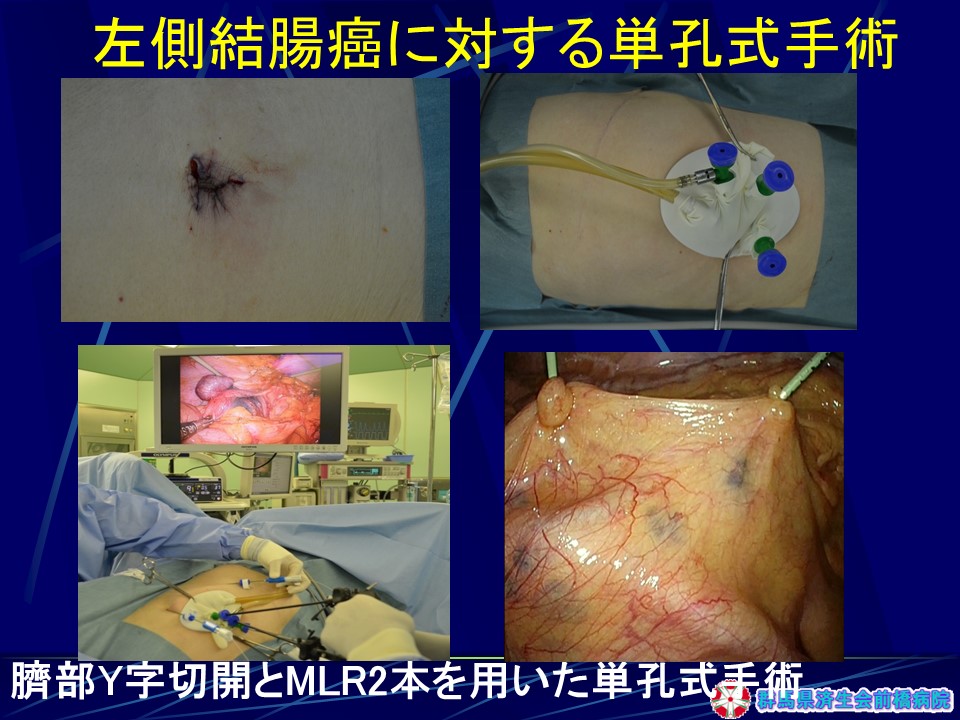
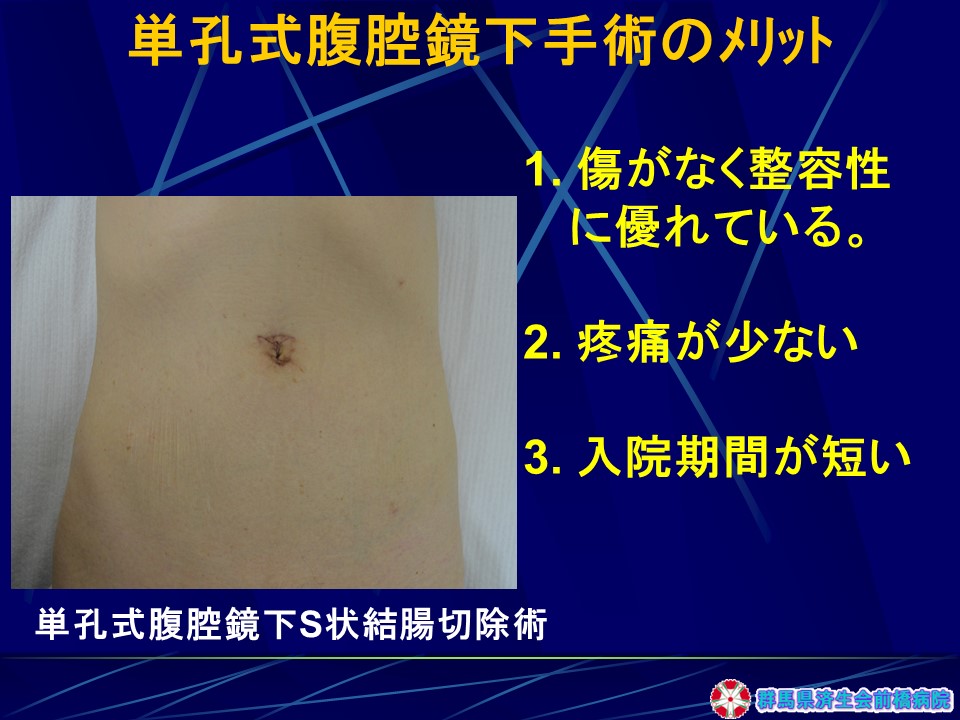
当院では、同じ腹腔鏡下手術の中でも傷跡が全く残らない単孔式腹腔鏡下手術と、胃・大腸の進行癌でも負担が少なく、より傷が目立たない腹腔鏡下手術を行うことに力を入れています。
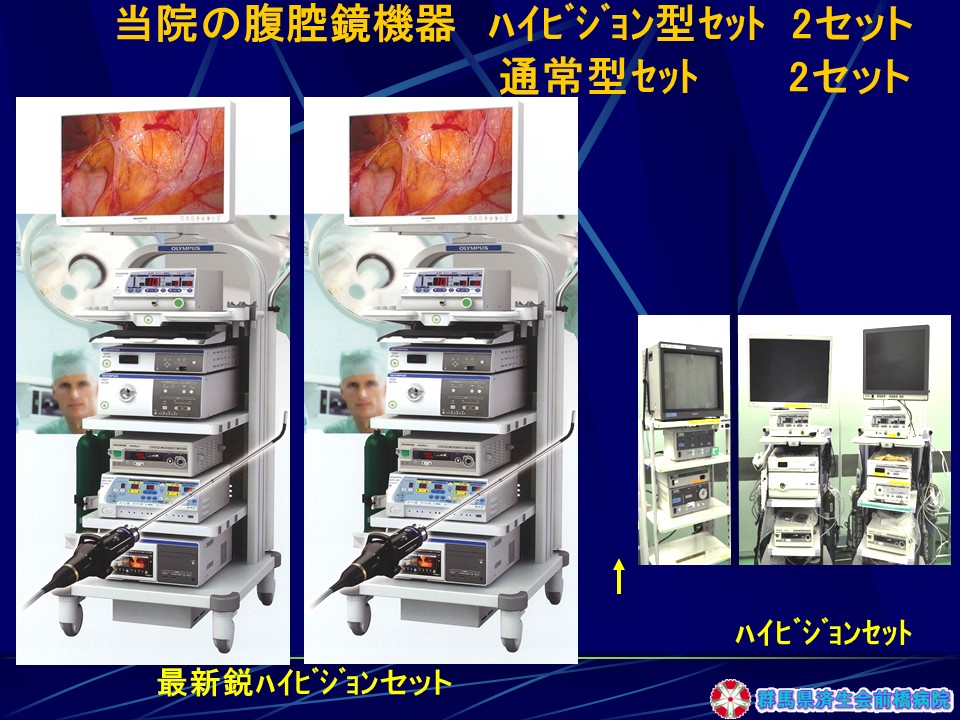
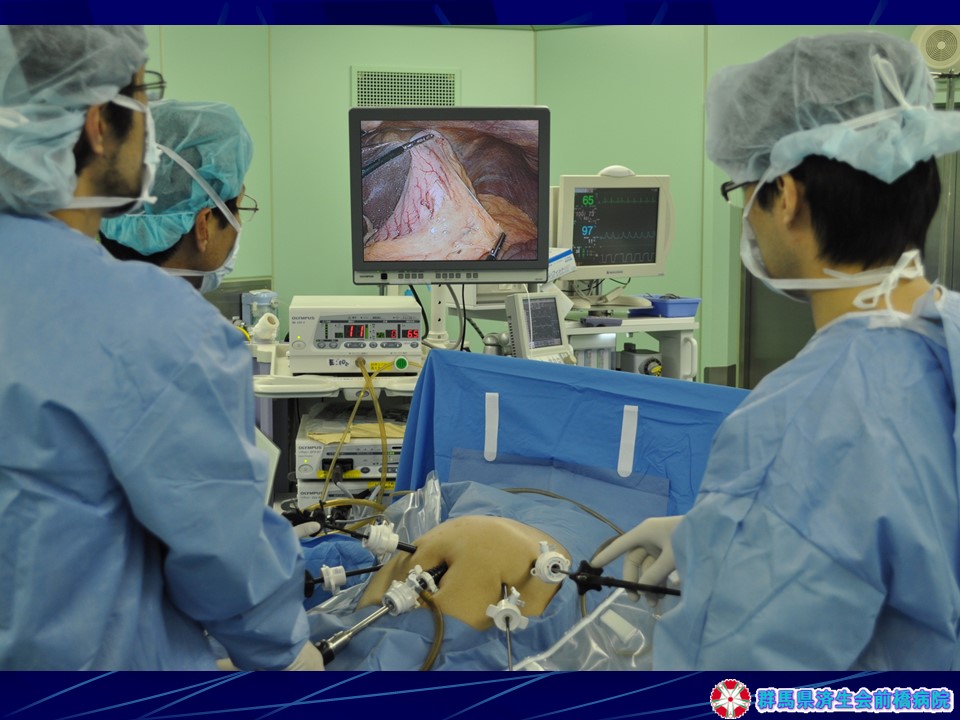
多くの腹腔鏡下手術を安全、確実にこなす設備として最新鋭ハイビジョンセットを含め、多くの器具を備えるとともに(図2・図3)、手技 向上の研修設備も院内に備えています (図4)。
われわれが開発した針型臓器把持器具ミニループレトラクター(COVIDIENJAPAN Co.)は、傷跡が残らない器具として発売され、全国で多くの単孔式術式で使用され、注目されています(図5)。
当院で施行している腹腔鏡下手術・先進的治療
1.胆嚢結石・胆嚢炎に対する単孔式腔鏡下胆嚢摘出術-全国2位の実績―
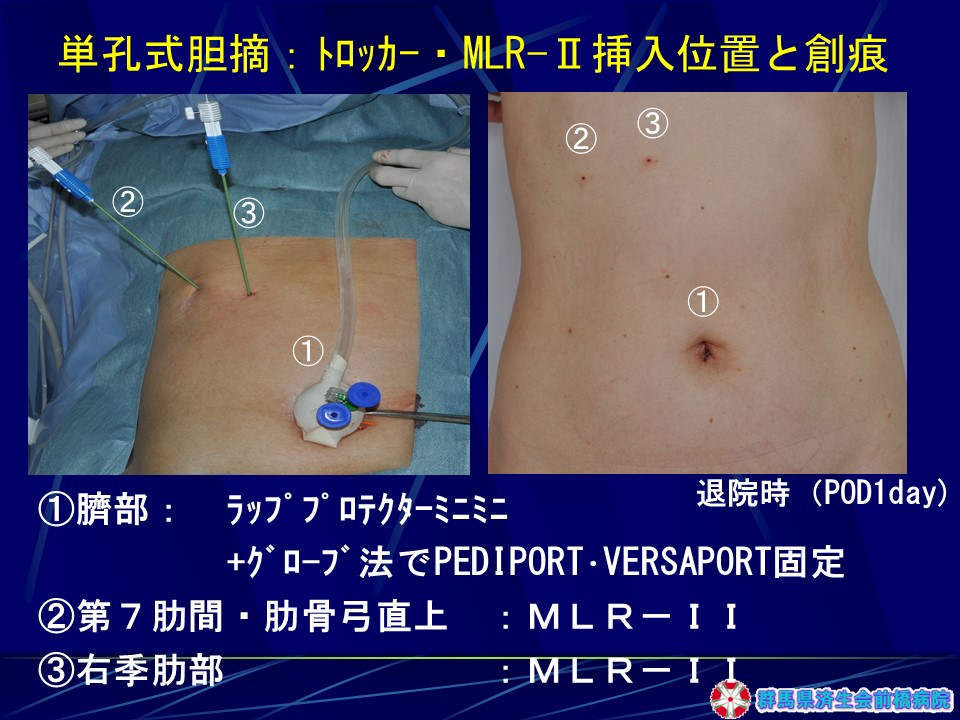
当院の腹腔鏡下胆嚢摘出術は全国で2位の施行実績です。通常の施設で行われている4孔式術式に比べ、傷が目立たない「ミニループレトラクターを用いた臍窩縦切開2孔式術式」を1997年に開発し、2009年までに2,200余りに施行しました。2009年からは2孔式術式を発展させた、更に体への負担が少なく傷跡が全く残らない単孔式腹腔鏡下胆嚢摘出術を数多く行っております(図6・図7)。
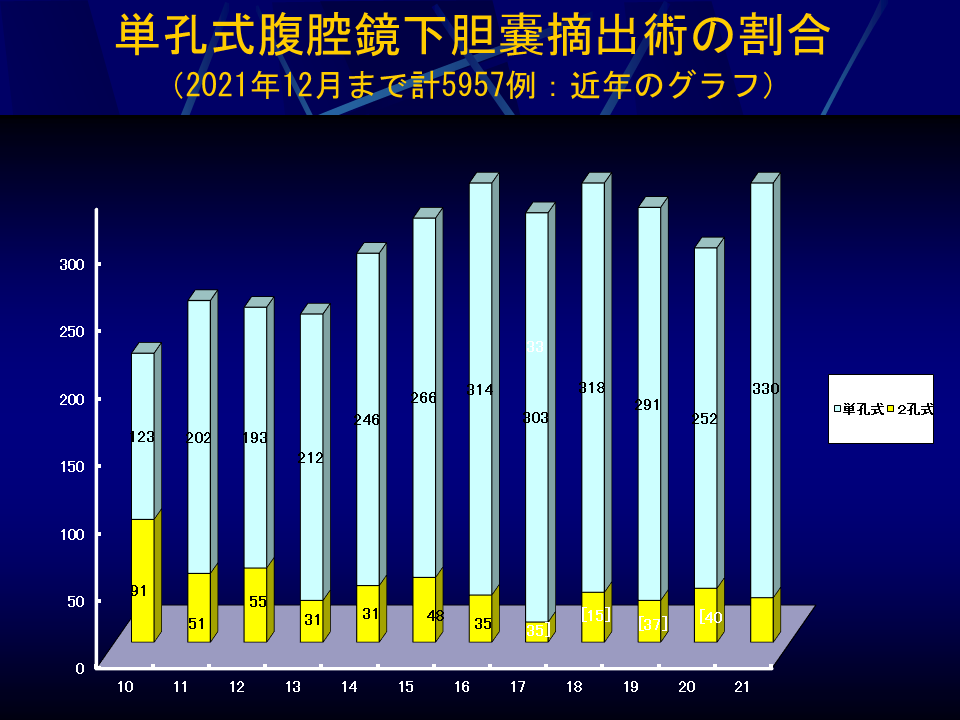
胆嚢炎症例にも整容性・低侵襲性を考慮し、可能な限り単孔式術式を施行しており、最近では95%の患者さんが単孔式術式となっており、2019年までに単孔式腹腔鏡下胆嚢摘出術の施行数は2,827例となりました。その成績も大変良好なものとなっています(図8・図9・図10)。
さらに高度の胆嚢炎例でも傷が目立たない2孔式の術式で行ないます。
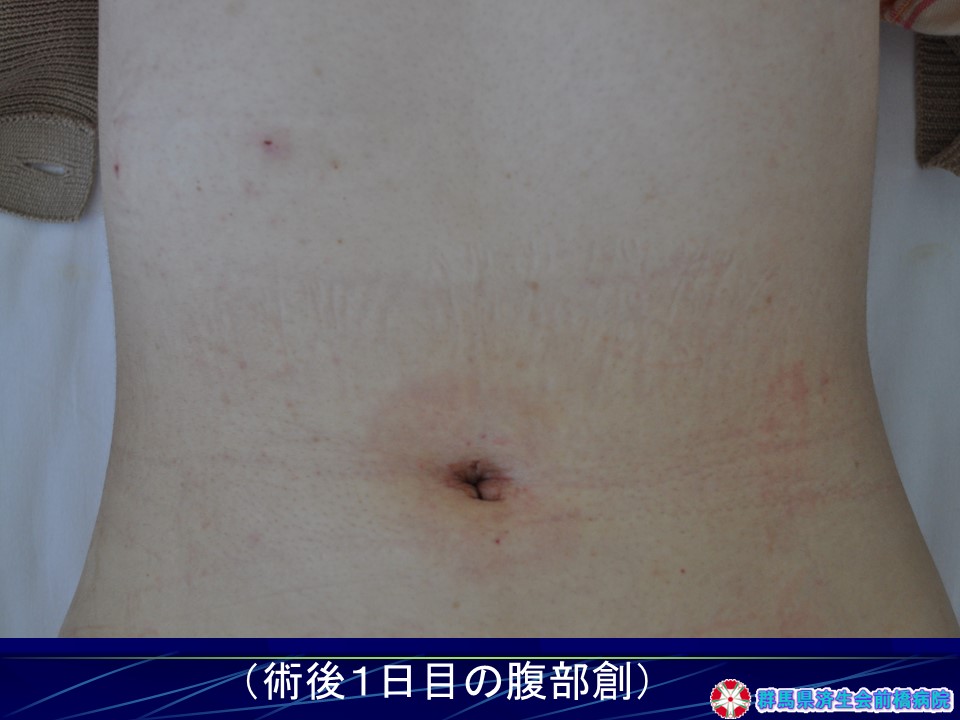
胃管、尿道の管も挿入せず、痛みも少なく、手術3時間後には歩行して頂き飲水もしています。手術翌日朝から食事をし、2日目までに退院することができます。
当外科では、胆嚢癌以外は胆嚢の炎症がどんなに高度でも、開腹手術をしたことがある人でも、すべて腹腔鏡下に手術を行いますが、開腹への移行する割合は僅か0.3%で、99.7%の患者さんで腹腔鏡下胆嚢摘出術が可能でした。合併症もほとんどありませんでした。
単孔式腹腔鏡下術式とは
単孔式腹腔鏡下手術は、臍の溝の中に1ケ所の切開創(1~4cm)をおき(臍窩縦切開法)、この傷から複数のトロッカーを挿入し操作する術式です。傷跡がほとんど残らず、通常の腹腔鏡下手術に比べ整容上優れている利点があります。一方、1ケ所の創から複数の鉗子、腹腔鏡を挿入操作するため、器具がぶつかり合い、技術的に難しく術者にとってはストレスが大きい方法でもあります。また、臍部創を大きく切開してしまう病院も多く、術後の痛みが強く腹壁瘢痕ヘルニアのリスクも指摘され、必ずしも低侵襲とはいえない術式が多いのも現状です。
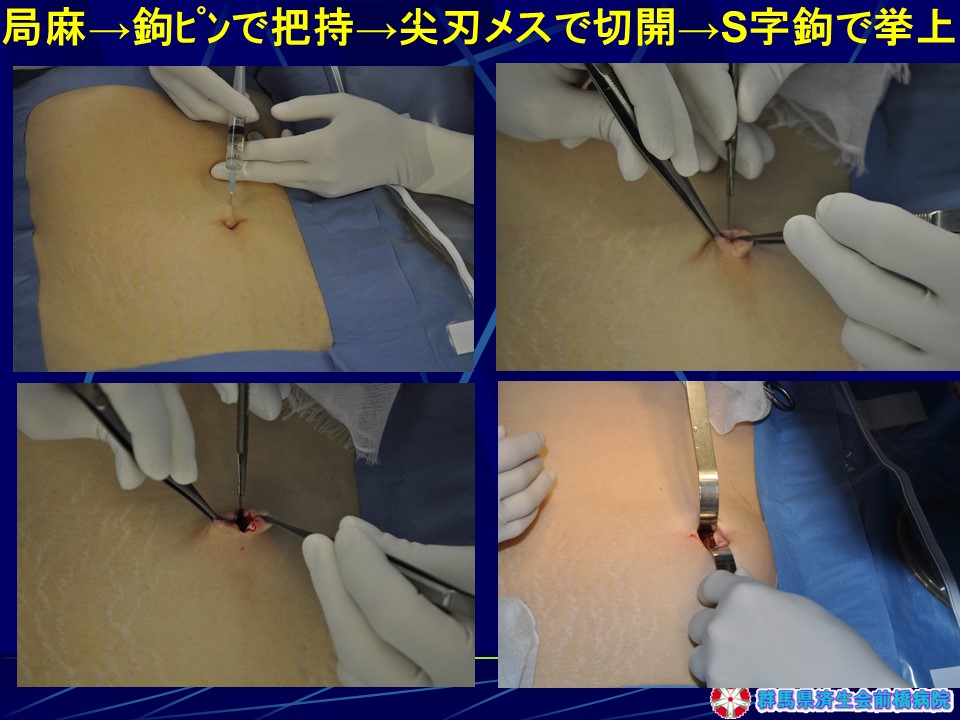
当院の術式は、過去に2,200例以上に施行してきたミニループレトラクターを用いた「臍窩縦切開2孔式腹腔鏡下胆嚢摘出術」を発展させた単孔式術式です。臍部からは2本のトロッカーを挿入し、1-2本のミニループレトラクターで術野展開するため術野展開が良好で、器具のバッテイングもないことから、手術時間の延長がなく、臍部創が小さい術式であり、術者、患者さんともにメリットが大きい術式といえます(図11)。臍窩縦切開法は極めて速やかに腹腔内に到達でき、傷跡が全く見えない優れた方法であり(図12)、われわれは既に9,000例以上の臍窩縦切開法の経験があるため、安全性も極めて高く、速やかに手術を終了することができます。
当院では現在、単孔式腹腔鏡下手術を9割の胆嚢摘出術・虫垂切除術、あまり進行していない大腸癌に対して施行しています。(図13・図14・図15)
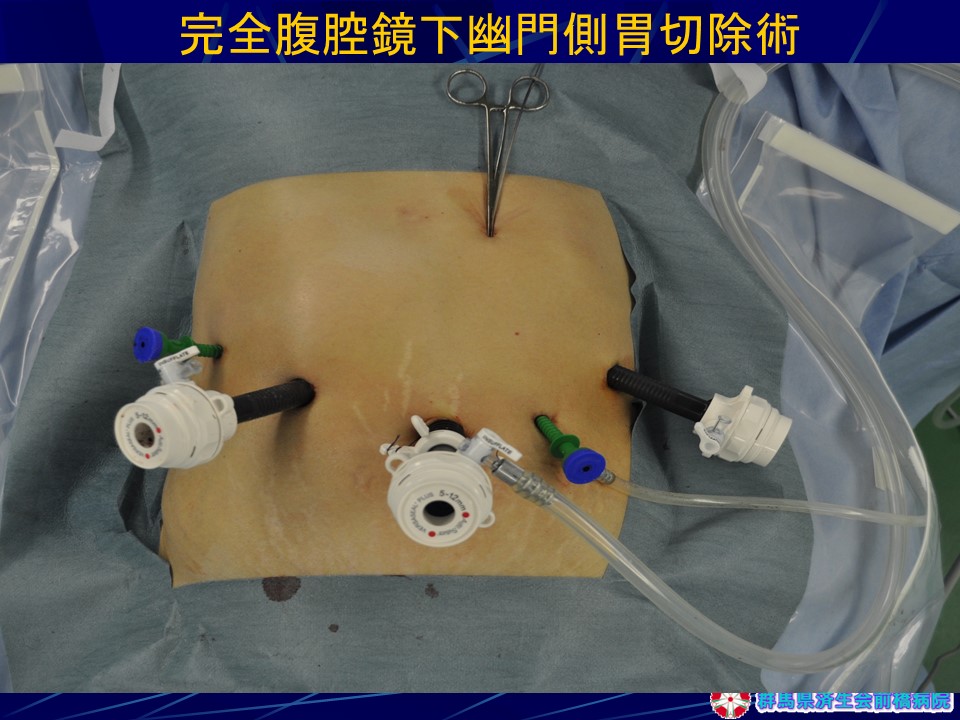
2.胃外科:胃癌に対する腹腔鏡下胃切除術・胃癌治療
胃癌の治療は、侵襲が少ない治療順に内視鏡的治療(内視鏡下粘膜剥離術:ESD)、腹腔鏡下手術、開腹手術の3通りがあります。内視鏡的治療は、胃を切除する必要がないことから小胃症状がなく最も負担の少ない治療です。腹腔鏡下手術は、術後の痛みが少なく、整容性にも優れ、回復も早い術式です。胃癌治療の上で重要なことは癌の進行度によりこれらの低侵襲治療の選択を適切に実施しているか否かです。当院では高分化型粘膜内癌はもちろん、粘膜下層浸潤SM1癌でも直径30mm未満はESDの適応拡大病変としてESDでの治療が行われています。また、腹腔鏡下胃切除術は、1997年群馬県で当院が最初に開始し、2021年までに665例に施行しました。現在では開腹手術と同等以上のリンパ節郭清を行うことで進行癌にも適応を拡大した結果、胃癌手術の多くが腹腔鏡下に行われています。(表2)
当院では低侵襲治療の適応を厳密、適切に行うことで、低侵襲治療である内視鏡的治療、腹腔鏡下手術の割合が多く、開腹手術の割合が少なくする努力を行っています。体の負担が少ない治療の割合が高率であることは治療を受ける患者さんの大きなメリットとなります。
-当院の腹腔鏡下胃手術の手技概略(図16-図20)-
・5本のトラカールを刺入
・気腹下に腹腔鏡下操作で肝十二指腸靱帯内郭清、胃動脈、肝動脈、脾動脈周囲のリンパ節郭清
血管処理
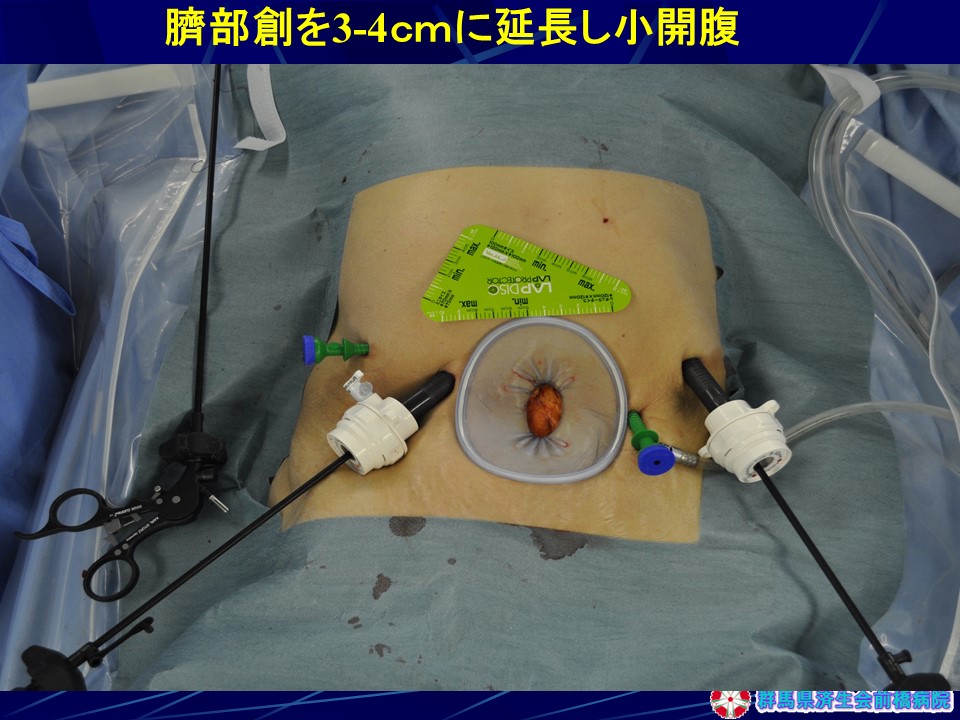
・傷が目立たないよう臍窩創をY字型に延長し胃摘出
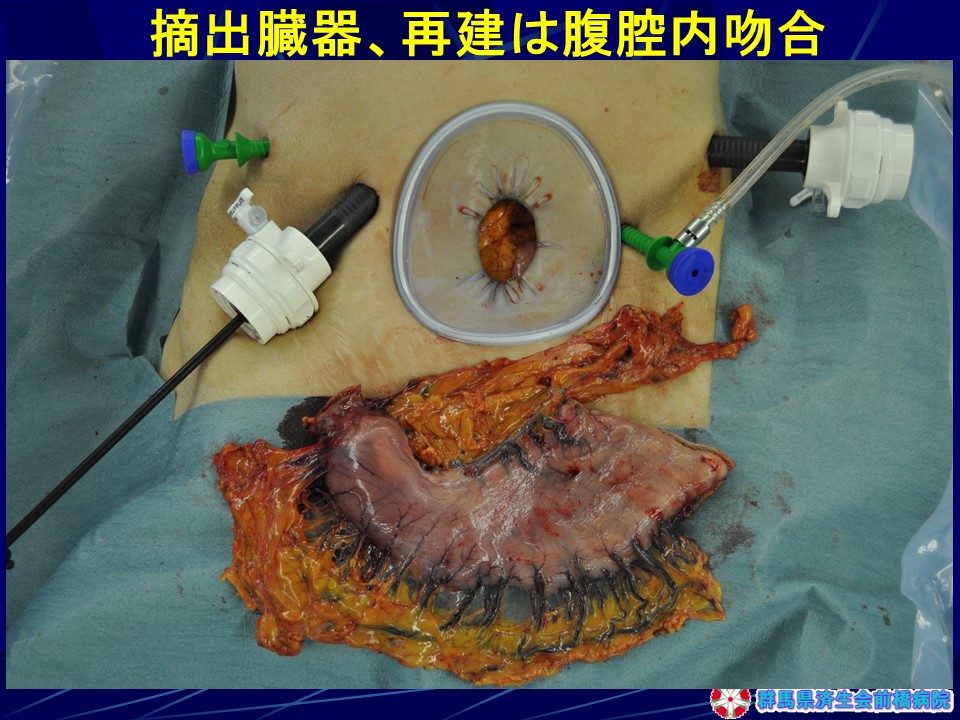
・再建を腹腔内吻合法で施行する(新たな傷をつけない)
(図16-図20)
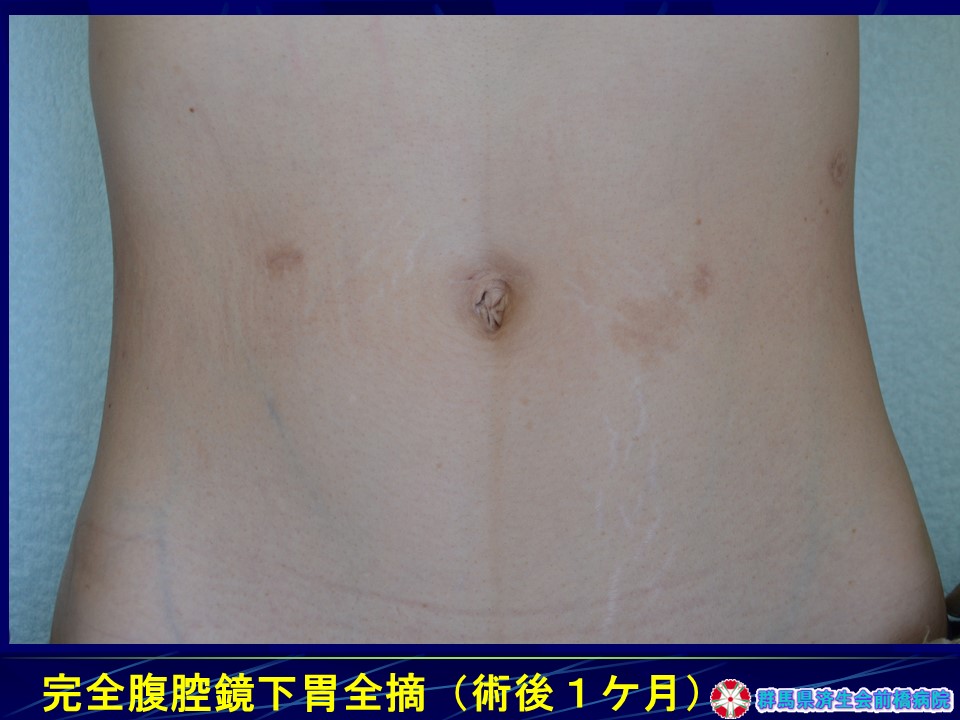
術後の回復は早く、第2病日から水分開始、第3病日から食事を開始しています。退院時の傷跡は臍窩切開による傷は目立たず、整容性も極めて優れていることがわかります。
各種疾患で9,500例を越える腹腔鏡手術を経験しているため、胃の腹腔鏡下手術でも成績は良好で安全性も高いものとなっています。
また、進行胃癌に対しては化学療法を積極的に行い、再発率の低下に努めています。完全切除ができないstage4の胃癌でも5年生存患者が複数出ており、化学療法を行うことにより、長期生存を得ています。
2013年からの手術実績
()内:うちロボット手術件数
| 2013 | 2014 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 | 2023 | |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 開腹胃切除 | 6 | 2 | 13 | 7 | 7 | 4 | 12 | 5 | 8 | 4 | 6 |
| 開腹胃全摘 | 16 | 11 | 15 | 8 | 14 | 4 | 11 | 8 | 5 | 8 | 3 |
| 腹腔鏡下胃切除(全摘含む) | 48 | 39 | 35 | 52 | 33 | 36 | 31 | 28 | 31 | 26 | 36(12) |
| 腹腔鏡下胃部分切除 | 3 | 0 | 6 | 3 | 4 | 5 | 4 | 4 | 0 | 2 | 1 |
| 合 計 | 73 | 52 | 69 | 70 | 58 | 49 | 58 | 45 | 44 | 40 | 46(12) |
(表2)
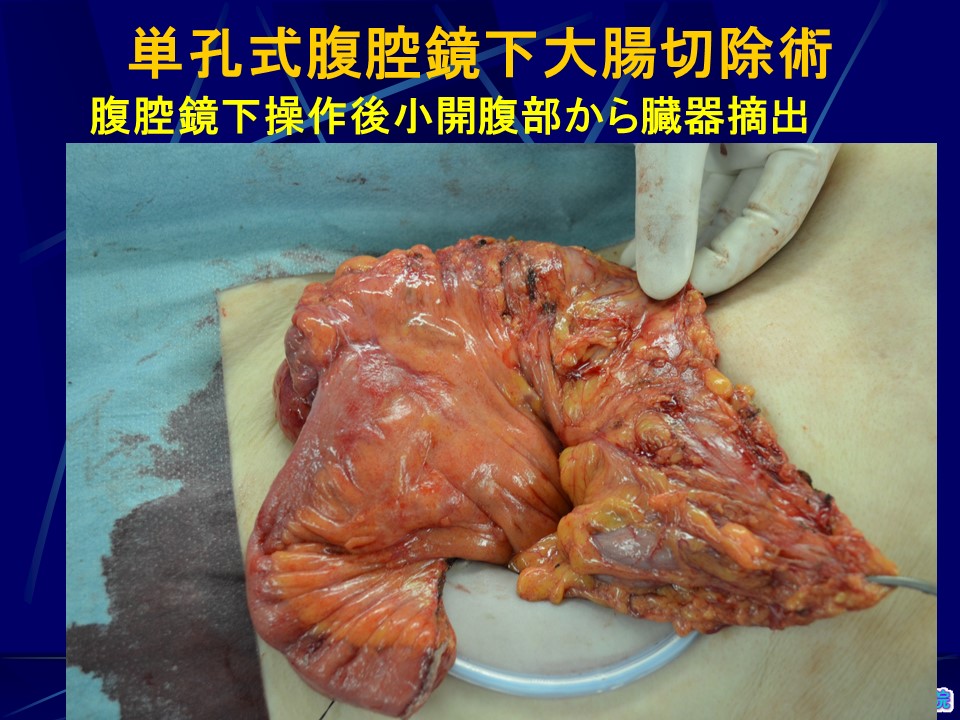
3.大腸外科:大腸癌に対する孔の数が少ない腹腔鏡下大腸切除術・大腸癌治療
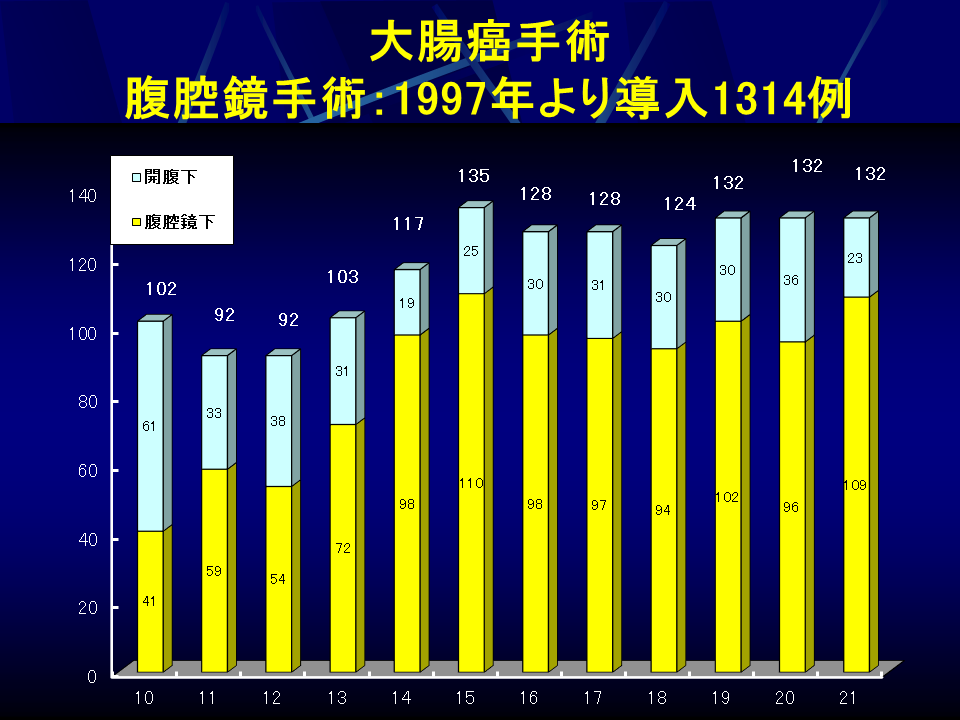
大腸癌治療も侵襲が少ない治療順に内視鏡的治療、腹腔鏡下手術、開腹手術の3通りがあります。内視鏡的治療は、腸を切除する必要がないことから最も負担の少ない治療です。腹腔鏡下手術は、術後の痛みが少なく、整容性にも優れ、回復も早い術式です。当院では大腸癌に対する腹腔鏡下大腸切除術を1997年に開始しましたが、当初内視鏡的治療適応外の早期大腸癌を対象としていました。2004年からは3期までの進行癌にも腹腔鏡下手術を行うようになり、直腸癌(Rb)症例に対する超低位前方切除術、マイルス手術にも腹腔鏡下手術を積極的に施行し、2021年までに1,314例の実績となっています。全国的な症例の蓄積に伴い、進行大腸癌に対する腹腔鏡下手術の根治性は、充分なリンパ節廓清(D3)をきちんと行うことで開腹手術と同等以上の成績が得られることが証明されており、先進的な施設では腹腔鏡下手術の割合が増加しています。当院においても腹腔鏡下手術の割合は増加しており、最近の手術例では80%前後が腹腔鏡下に施行されています。(表3)
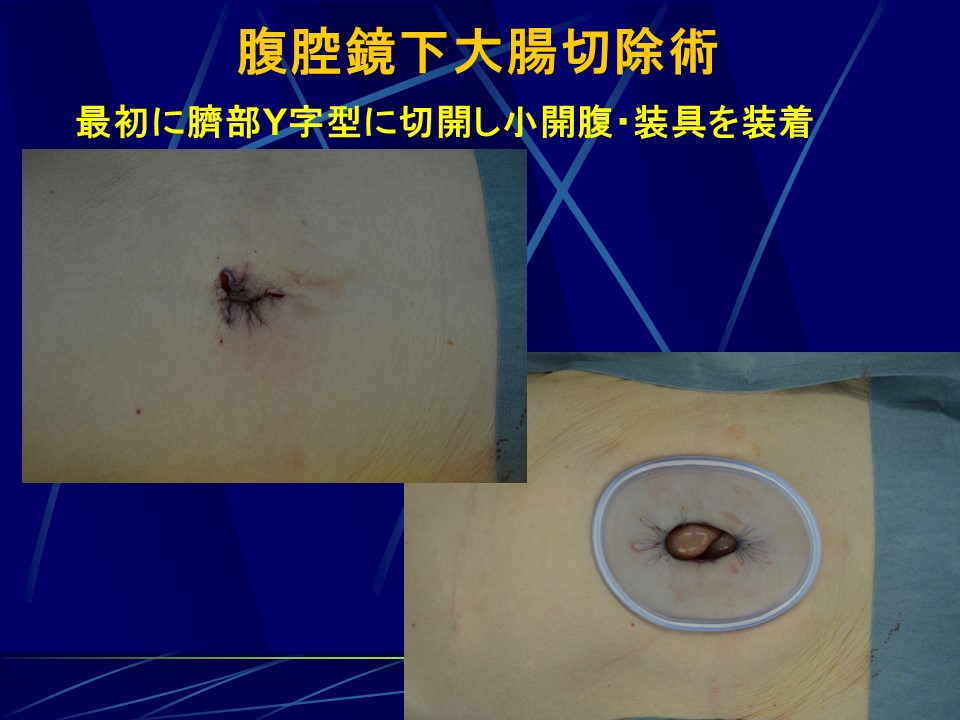
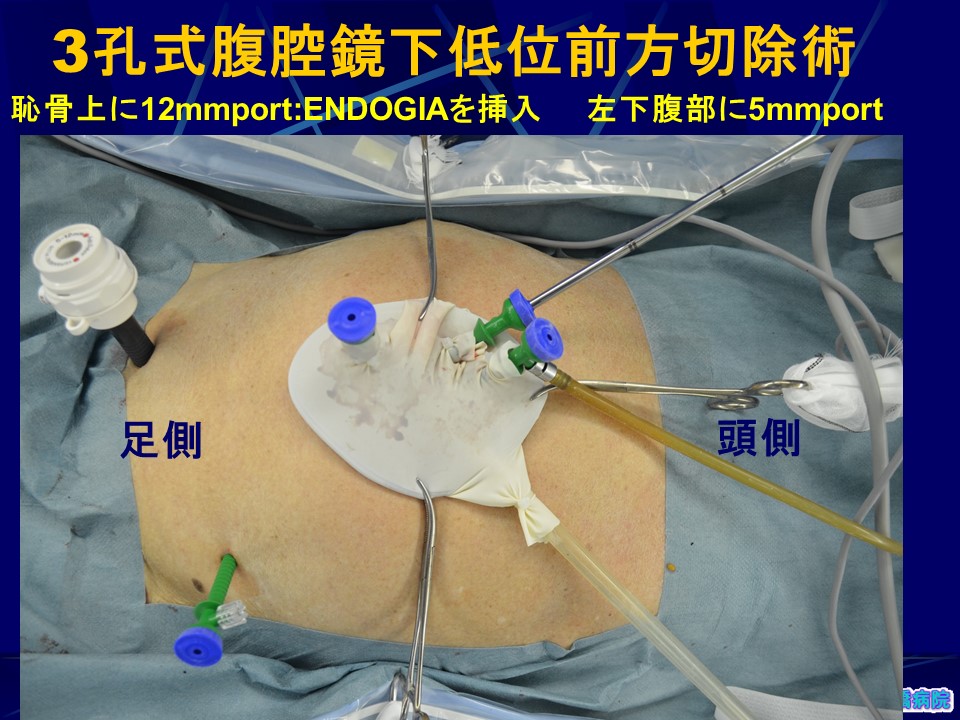
当院では同じ腹腔鏡下大腸癌手術とされる中でも、より傷跡が目立たず、体に負担が少ないReduced port surgeryと呼ばれる孔の数が通常より少ない術式を開発、施行しています。癌ができた場所により孔の数は違いますが、単孔式、2孔式、3孔式術式の3通りの方法で手術を行っています。直腸癌でも3つの孔で手術を行い、臍部Y字切開法で臓器を取り出すため、極めて傷が目立たず、患者さんの大きなメリットとなります。(図21)
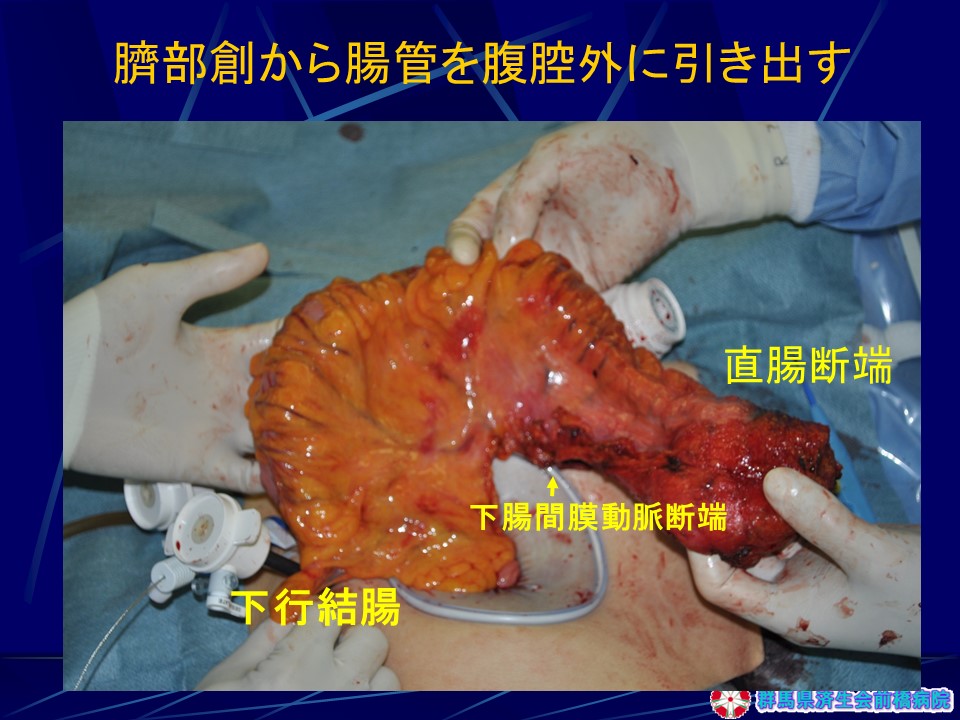
-腹腔鏡下大腸癌手術の手技概略:直腸癌に対する3孔式低位前方切除術例―(図22-図27)
・臍部Y字切開法で小開腹、装具、3本のトロカールを装着、ミニループレトラクター、2本のトロカールを刺入、気腹下に腹腔鏡下操作で下腸間膜動脈周囲を含めたD3リンパ節廓清、腸間膜処理、直腸離断
・臍部創から臓器を摘出
・腹腔鏡下に腸管吻合を施行する(新たに傷をつけない)
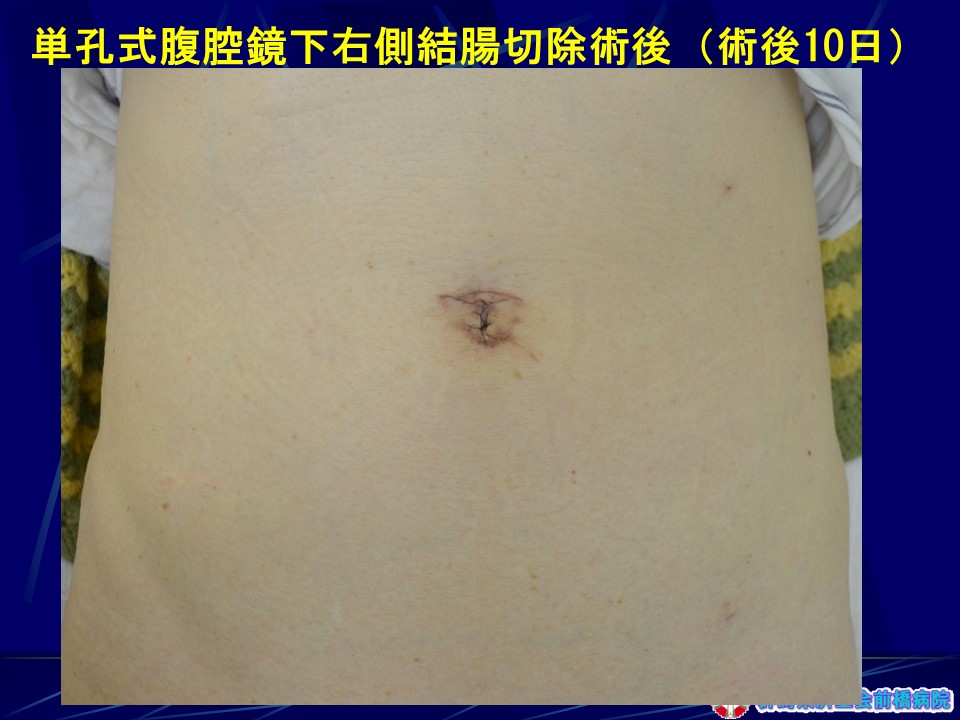
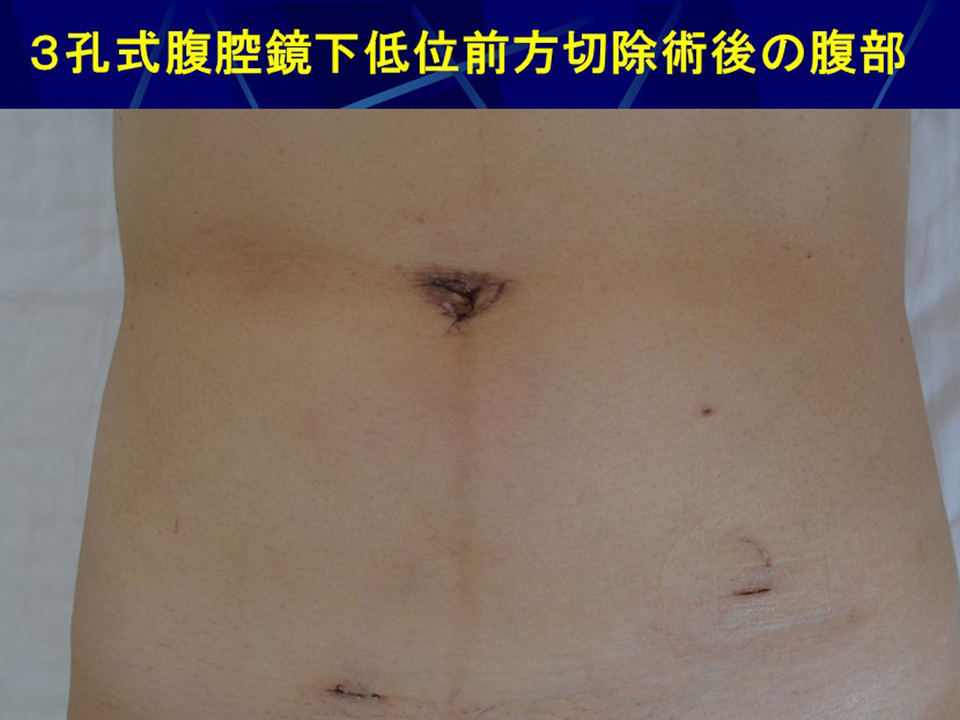
当院の大腸癌手術では、術後鼻から胃に挿入する胃管は挿入しないため胃管による苦痛もありません。術後の回復は早く、第1病日から水分開始、第3病日から食事を開始しています。第10病日退院時の傷跡は臍窩切開による傷はほとんどわからず、整容性も極めて優れていることがわかります。
(図22-図27)
各種疾患で10,000例を越える腹腔鏡手術を経験しているため、大腸癌の腹腔鏡下手術でも成績は良好で安全性も高いものとなっています。
癌の状態によりさらに傷が少なく、体に負担か少ない単孔式腹腔鏡下大腸切除術や2孔式大腸切除術も施行しています。
また、stage3以上の進行大腸癌に対しては抗癌剤治療を行い、再発予防に努めています。完全切除ができないstage4の大腸癌でも5年生存患者が複数出ており、肝転移患者では抗癌剤後に手術を行うことにより、長期生存を得る努力をしています。
2013年からの手術実績
()内:うちロボット手術件数
| 2013 | 2014 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 | 2023 | |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 結腸切除 | 12 | 8 | 13 | 19 | 20 | 18 | 19 | 17 | 14 | 18 | 10 |
| 直腸前方切除 | 9 | 13 | 13 | 11 | 10 | 11 | 11 | 16 | 9 | 7 | 8 |
| 直腸切除(Miles手術) | 1 | 0 | 3 | 0 | 1 | 1 | 0 | 0 | 0 | 0 | 1 |
| 腹腔鏡下結腸切除 | 43 | 51 | 48 | 39 | 42 | 52 | 47 | 50 | 58 | 48 | 64(13) |
| 腹腔鏡下直腸前方切除 | 28 | 47 | 57 | 55 | 47 | 37 | 53 | 39 | 46 | 37 | 36(26) |
| 他 | 4 | 5 | 5 | 4 | 8 | 5 | 2 | 4 | 5 | 1 | 7(2) |
| 合 計 | 97 | 124 | 139 | 128 | 128 | 124 | 132 | 126 | 132 | 111 | 126(41) |
(表3)
膵・胆道・肝外科:high volume centerとしての膵癌、胆管癌手術
当院外科が誇る技術のひとつとして、膵臓手術があります。
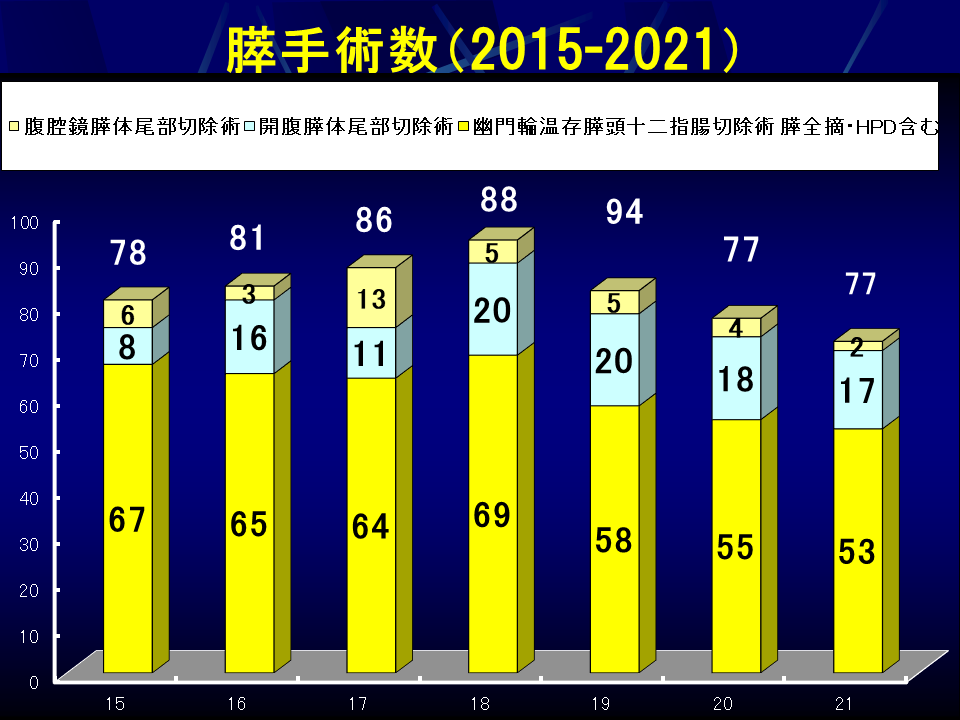
膵癌や胆道癌の一部に対しては膵臓手術が行われますが、技術を要する手術のひとつとされています。膵癌治療ガイドラインでは、膵頭十二指腸切除術など膵癌外科手術は、難易度が高く、術後合併症の頻度が高く、重篤な合併症へと発展する可能性が指摘されています。手術症例数が一定以上ある専門医のいる施設では合併症発生の頻度も低く、合併症発生後の管理も優れているとし、膵癌外科治療は「専門医のいる周術期管理に優れた施設」で受けることが推奨されています。以上から、特に合併症が問題となる膵頭十二指腸切除術を年間20例以上施行している施設をhigh volume centerとして、high volume centerでの手術を推奨しています。当院では毎年多数の手術をこなし、ここ数年は1年間で60例前後(膵全摘を含む)の施行実績です。膵頭十二指腸切除術を含めた肝胆膵外科学会での高難度肝胆膵手術を毎年多数施行しています。
膵に対する腹腔鏡下手術も1998年に県内で最初に施行しており、腹腔鏡下手術経験数が多いことから手術時間も短く、安全性も高いものとなっています(図28)。
また、膵癌・胆管癌に対する化学療法も積極的に施行し、外来通院での点滴化学療法患者も数多く行っています。
また肝腫瘍、肝内胆管癌の手術は肝臓内科と密接に協力し、肝切除術、腹腔鏡下ラジオ波焼灼術等を施行しています。
2013年からの手術実績
()内:うちロボット手術件数
| 2013 | 2014 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 | 2023 | |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 膵頭十二指腸切除(全摘含む) | 29 | 52 | 67 | 65 | 64 | 69 | 58 | 57 | 53 | 50 | 56(1) |
| 開腹膵体尾部切除 | 7 | 12 | 8 | 16 | 11 | 20 | 20 | 16 | 17 | 14 | 3 |
| 腹腔鏡下膵体尾部切除 | 1 | 2 | 6 | 3 | 13 | 5 | 5 | 6 | 2 | 10 | 16(8) |
| 胆管手術 | 1 | 8 | 0 | 8 | 5 | 4 | 4 | 5 | 9 | 3 | 5 |
| 肝葉切除 (膵頭十二指腸切除術(HPD)含む再掲) |
3 | 13 | 11 | 7 | 12 | 8 | 11 | 2 | 7 | 7 | 6 |
| 肝部分切除 | 2 | 5 | 15 | 13 | 13 | 8 | 12 | 19 | 18 | 20 | 16(4) |
| 腹腔鏡下肝マイクロ波・ラジオ波治療 | 3 | 0 | 0 | 1 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| 合 計 | 46 | 92 | 107 | 113 | 118 | 114 | 114 | 105 | 106 | 104 | 102(13) |
成人腹腔鏡下ソケイヘルニア手術
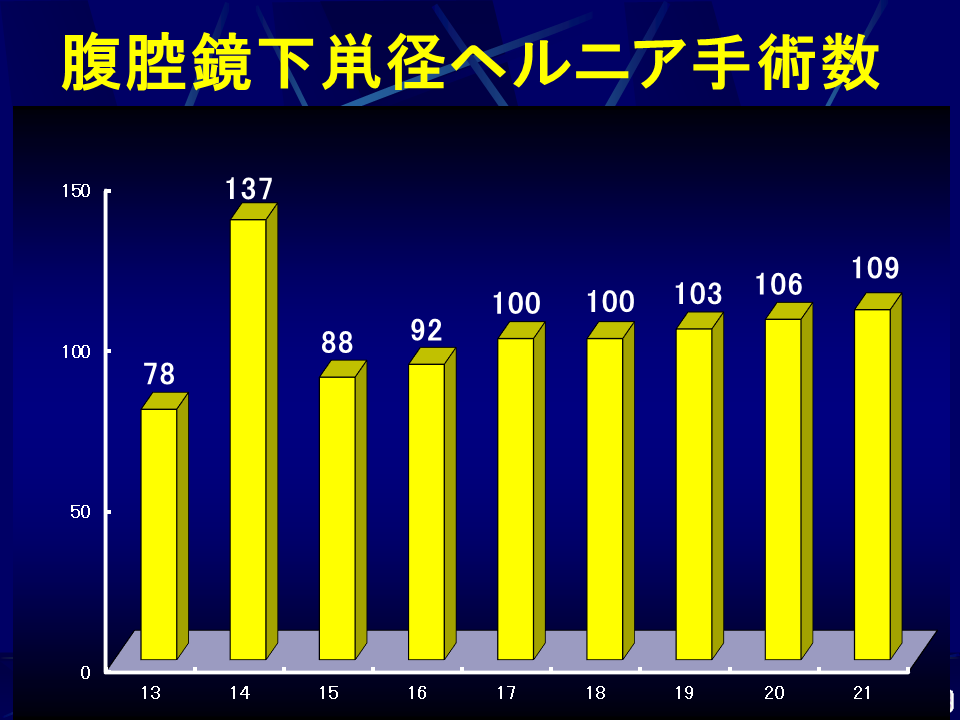
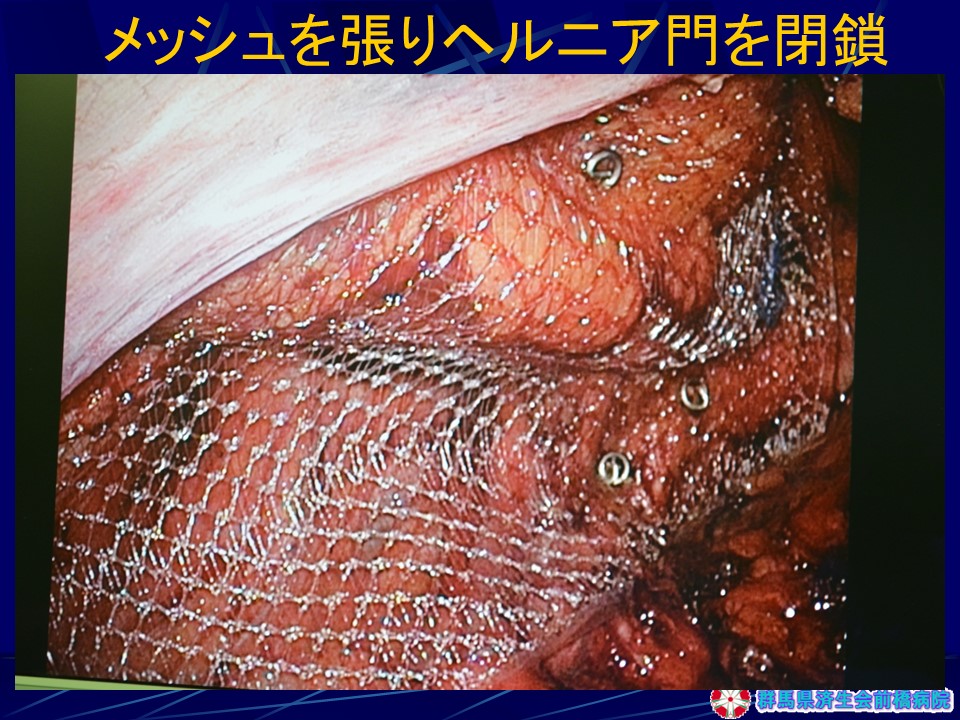
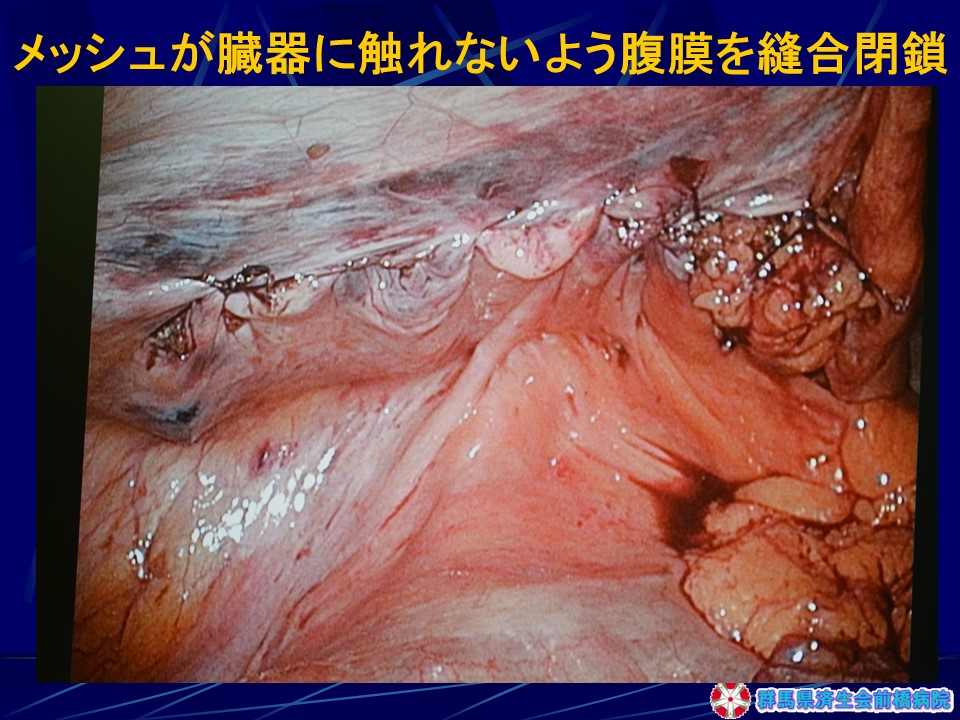
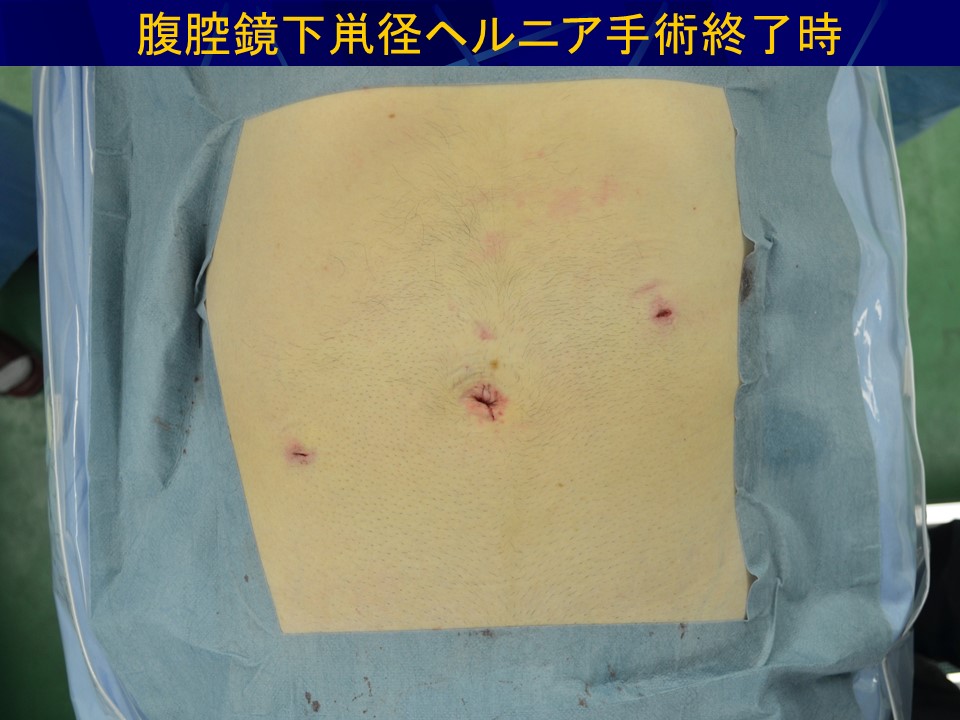
当院では再発鼡径ヘルニアに対しては以前から腹腔鏡下手術を行ってきましたが、2012年に腹腔鏡下ソケイヘルニア手術が医療保険で認められたのに伴い、現在では、ほぼすべての患者さんが腹腔鏡下手術となっており、毎年100例前後が腹腔鏡下に行われています(図29)。腹腔鏡下手術は腹腔鏡でおなかの中を観察し、ヘルニアの出口をおなかの中から直接確認し、人工の膜を用いて出口を直接塞いでしまう方法です。3つの小さな穴を開けて手術を行いますが、当院の方法では1ケ所は臍の中にかくれる傷ですので(臍窩縦切開法)外から見える傷跡は5mmほどの傷が2ケ所のみです。もともと各種の腹腔鏡下手術実施件数が10,000例を超える病院ですので安全性が高く、痛みも少ないため術後2日目で退院可能です。再発率、術後感染も極めて低く、患者さんにとってデメリットは全くない方法です。
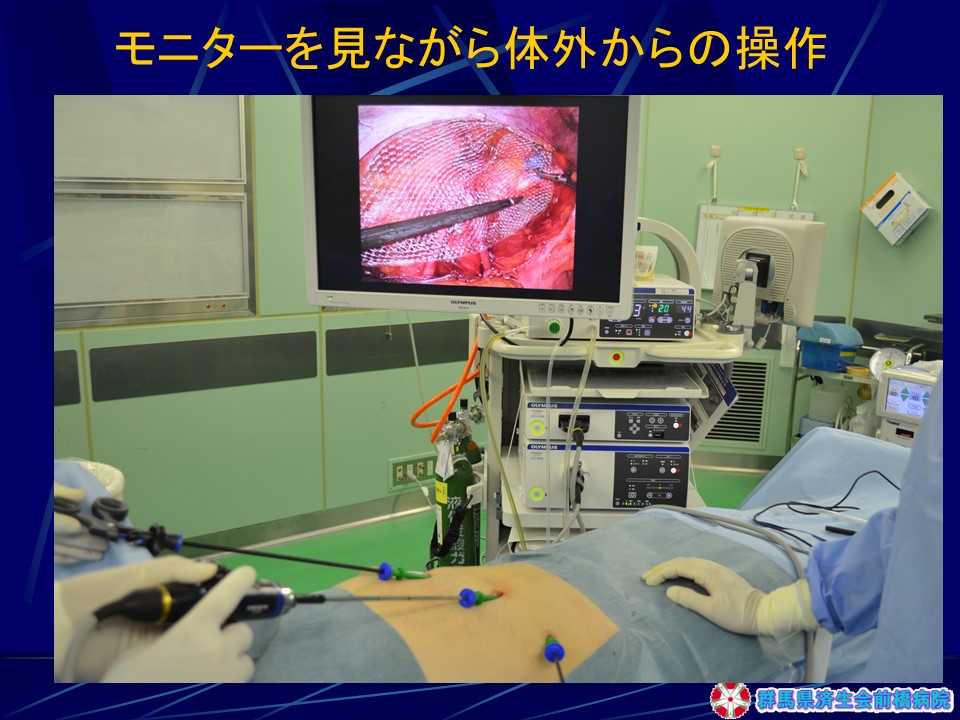
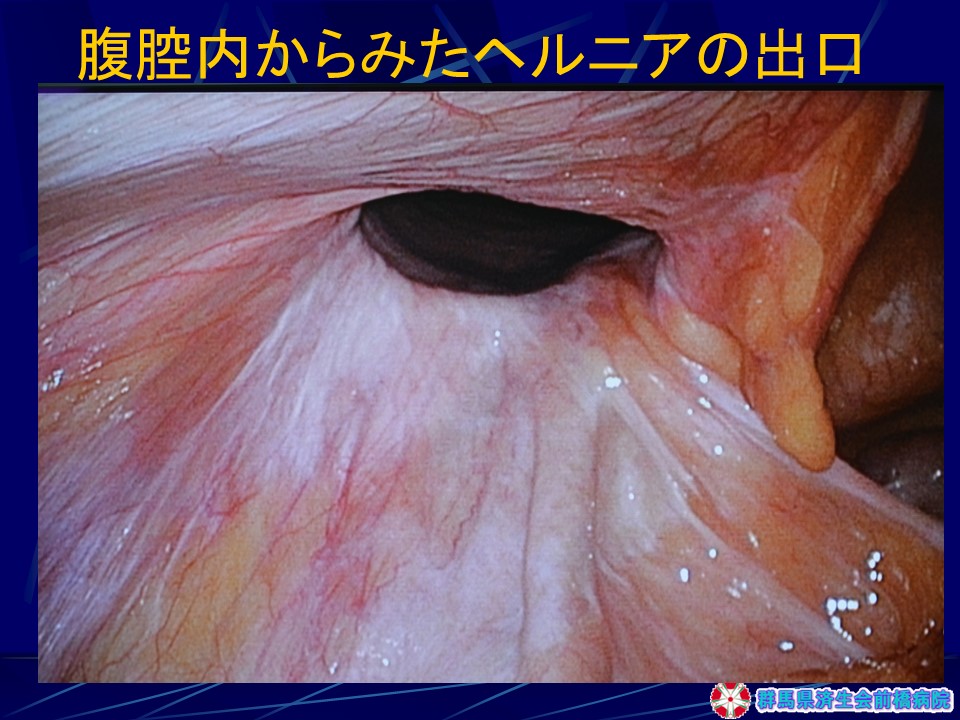
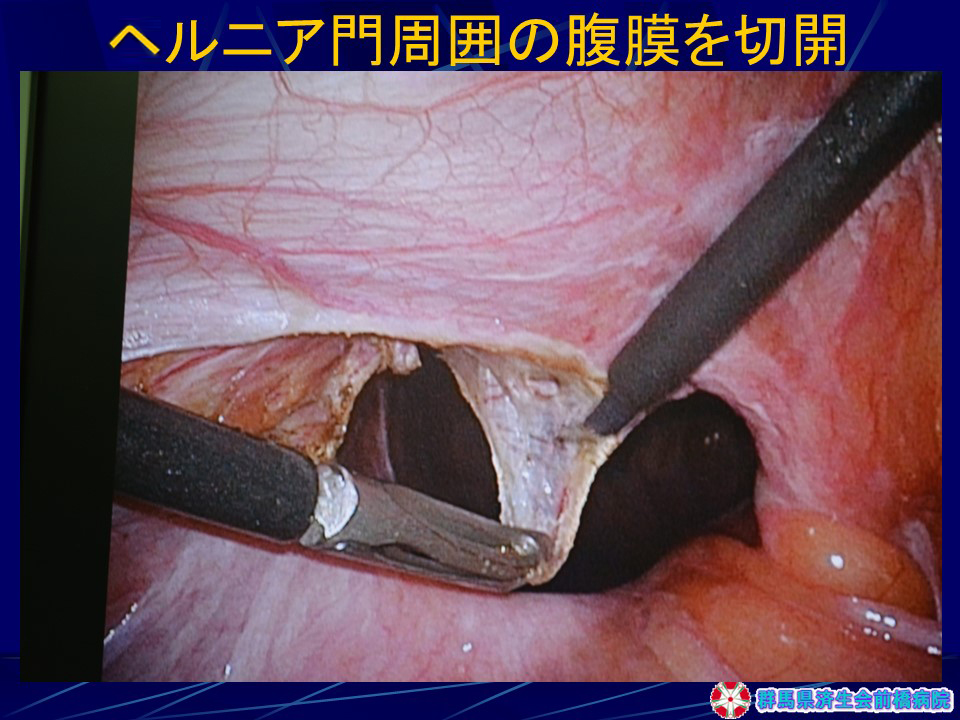
手術手順(図30-35)
(図30-35)
〈腹腔鏡下ヘルニア手術の利点〉
・傷が小さいので開腹が早く、痛みが少なく、傷跡がきれい。
・開腹が早く術後入院期間が短い。(1日から2日程度)
・回復が早く、すぐに日常生活戻れる。
・ヘルニア発生部位が左右の2ケ所(両側ソケイヘルニア)であっても傷が増えずに同時に治療できる。
その他の腹腔鏡下手術
当院では脾摘出術、腹壁瘢痕ヘルニア、腸閉塞、胃穿孔、十二指腸穿孔等の急性腹症に対しても腹腔鏡下の手術で対応し、体に優しい手術、治療を行っています。
2013~2023年腹腔鏡下手術式別件数
()内:うちロボット手術件数
| 術 式 | 2013 | 2014 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 | 2023 |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 胃切除(全摘含む) | 48 | 39 | 35 | 52 | 33 | 36 | 31 | 28 | 31 | 26 | 36(12) |
| 胃部分切除 | 3 | 0 | 6 | 3 | 4 | 5 | 4 | 4 | 0 | 2 | 1 |
| 胆嚢摘出 | 243 | 288 | 314 | 349 | 318 | 344 | 320 | 292 | 363 | 348 | 383 |
| 膵体尾部切除 | 1 | 2 | 6 | 3 | 13 | 5 | 5 | 6 | 2 | 10 | 16(8) |
| 脾臓摘出 | 1 | 7 | 2 | 0 | 3 | 3 | 1 | 3 | 2 | 2 | 1 |
| 結腸切除(全摘含む) | 43 | 51 | 48 | 39 | 42 | 52 | 47 | 50 | 58 | 48 | 64(13) |
| 直腸前方切除 | 28 | 47 | 57 | 55 | 47 | 37 | 53 | 39 | 46 | 37 | 36(26) |
| 腹腔鏡下直腸切除(Miles手術) | 4 | 5 | 5 | 4 | 8 | 5 | 2 | 4 | 5 | 1 | 7(2) |
| 虫垂切除 | 54 | 42 | 27 | 33 | 50 | 25 | 33 | 43 | 35 | 48 | 55 |
| 肝マイクロ波・ラジオ波焼灼 | 3 | 0 | 0 | 1 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| イレウス解除 | 5 | 7 | 7 | 4 | 8 | 9 | 4 | 3 | 4 | 3 | 12 |
| 鼠径ヘルニア 根治術(大人) |
78 | 137 | 88 | 92 | 100 | 100 | 103 | 115 | 103 | 122 | 145 |
| 肺部分切除 | 11 | 6 | 6 | 8 | 14 | 16 | 16 | 17 | 22 | 25 | 13 |
| 肺区域切除 | 0 | 0 | 0 | 0 | 2 | 1 | 1 | 8 | 6 | 12 | 5 |
| 肺葉切除 | 0 | 2 | 1 | 3 | 4 | 5 | 12 | 19 | 21 | 16 | 10 |
| 食道切除(全摘含む) | 6 | 6 | 7 | 2 | 4 | 4 | |||||
| その他 | 32 | 44 | 29 | 42 | 34 | 57 | 41 | 34 | 53 | 71 | 77(6) |
| 合 計 | 554 | 675 | 630 | 685 | 674 | 694 | 673 | 672 | 753 | 775 | 865(67) |
食道癌外科
群馬県でも有数の例数を誇り、成績も良好です。1990年以来当科で手術を行った食道癌症例は、87例で年平均5-6例となります。近年は、食道癌手術も胸腔鏡下手術を行っており、痛みが少なく、回復も早い患者さんに負担が少ない手術となっています。
食道癌は比較的高齢で様々な基礎疾患を持った方が多く、その手術成績は現在でも全国平均では手術死亡例3%前後、5年生存率36.1%と良好とはいえません。
当科では、入院時からリハビリテーション科の理学療法士の協力をえて、術後一番問題となる呼吸器合併症の予防に努めており、幸いなことに手術死亡例は1例もありません。
また5年生存率は(他病死例を除き)Overallでは39.3%、Stage1では66.7%,Stage2で50%でした。
小児ソケイヘルニア
Day-Surgery(日帰り手術)を施行しています。
癌に対する化学療法・外来治療センター
インフォームド・コンセントに基づき、進行癌に対しては全身化学療法を積極的に施行し、良好な結果を得ています。外来通院での化学療法も数多く施行しており、専用の外来治療センターで専属のスタッフが常駐しており、肉体面のみならず、精神面でもサポートしながら、治療を受けることができます。
以上、当外科で施行している診療の概略、特徴を紹介させて頂きました。
外科的診療を必要とする場合に限らず、心配な点がございましたら気軽に受診、相談してください。