診療部門のご案内Departments and Divisions ESD(内視鏡的粘膜下層剥離術)について
1 胃がんの治療方法
最近では検査法の進歩により、早期にみつかる胃がんが多くなってきました。
胃がんの治療方法は「外科手術」「腹腔鏡下手術」「抗がん剤治療」をはじめとして、多くの治療法があります。しかしリンパ節に転移している可能性が極めて低い早期がんに対しては、おなかを切らずに内視鏡で、がんを含む粘膜病変部だけを切り取る「内視鏡的治療」が用いられます。
「内視鏡的治療」は外科手術、腹腔鏡下手術に比べておなかに傷がつかず、胃も切り取らないため、胃の機能が保てます。したがって手術後も術前と同じように食事をとることができます。そのため患者様の満足度が高いことが特徴です。

-
- ●早期胃がん患者さんが対象
- ●おなかに傷がつかない
- ●外科手術に比べ、短期間で退院できる
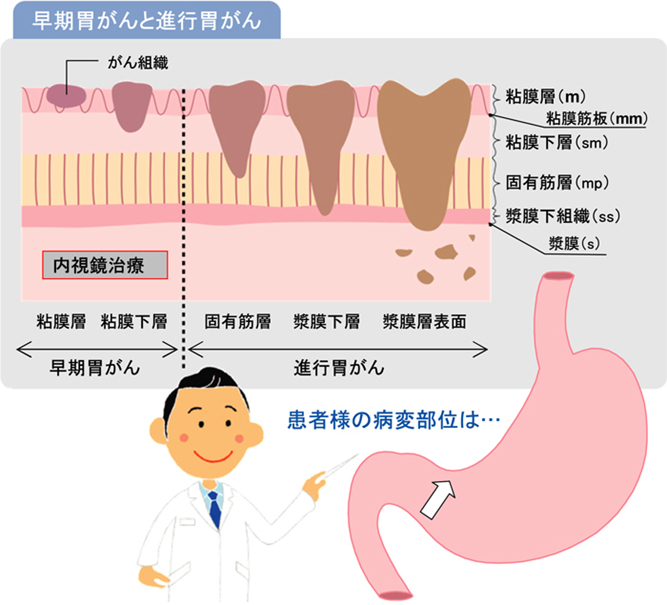
2 内視鏡治療の対象
内視鏡治療の対象となる胃がんは、ほぼ「粘膜」内にとどまっていると診断された早期胃がんになります。
3 ESD:内視鏡的粘膜下層剥離術とは?
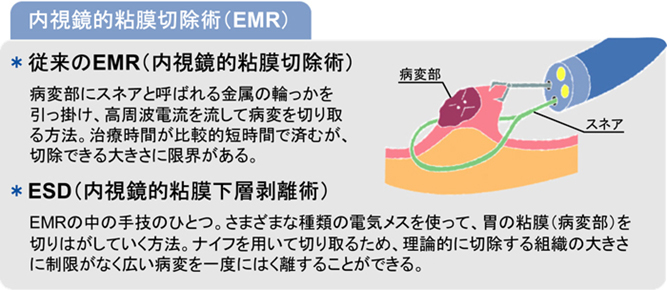
内視鏡を使った早期胃がんの治療方法として内視鏡的粘膜切除術(EMR)があります。
EMRには従来のEMRと最近開発された内視鏡的粘膜下層剥離術(ESD)があります。
ESDの手順
-
①

-
②

-
③

-
④

-
⑤

4 リンパ節転移の可能性がほとんどない早期がんとは?
日本胃癌学会の治療ガイドラインでは下記の2点が内視鏡治療の基本要件となっています。
● 病変が一括で取れる部位と大きさであること
● リンパ節転移の可能性がほとんどないこと
具体的には次の条件を満たす必要があります。
(ガイドライン適応病変)
① 粘膜内癌(胃の表層(粘膜内)にがん細胞がとどまっているもの)
② 病変の大きさが2cm以下のもの
③ 分化型癌(がん細胞の形や並び方が胃の粘膜の構造を残しているもの)
④ 潰瘍を併発していないもの
しかし、大きさや潰瘍の有無に関しては従来のEMRの方法の手技的な限界から想定された適応病変であり、ESDの手技の登場によって病変の大きさや潰瘍瘢痕の有無に限定されずに腫瘍の一括切除が可能となり、適応拡大病変として内視鏡治療の幅が広がりつつあります。
(しかし、がんがほぼ「粘膜」内にとどまっていることである条件は変わりません)。
① 潰瘍性変化を伴わない分化型粘膜内癌で大きさが2cm以上
② 潰瘍性変化を伴う分化型粘膜内癌で大きさが3cm以下
③ 分化型粘膜下層微小浸潤癌(SM1癌)で大きさが3cm以下
④ 潰瘍性変化を伴わない未分化型粘膜内癌で大きさが2cm以下
上記以外は適応外病変として原則的には内視鏡治療の適応外ですが、患者さんの状態や希望により、医師との十分なインフォームドコンセントのもとに、行なわれることもあります。
5 治療中に伴うリスク(偶発症)
ESDは従来の方法に比べて、病変の大きさに関わらず、確実に一括切除でき、再発が少ないという利点をもっていますが、手技は煩雑で高度なテクニックを必要とするため、偶発症が多いという欠点を有しています。
* 出血する場合があります
* 胃に穴があく場合があります(穿孔)
上記の偶発症が発生した場合は、適切・迅速な処置を行ないます。出血や穿孔は多くの場合、内視鏡的な処置で対応できますが、まれに外科的処理や輸血が必要になるケースもあります。
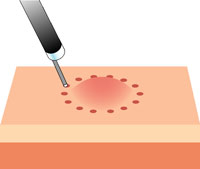
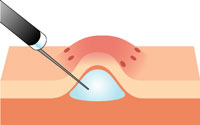
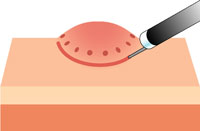
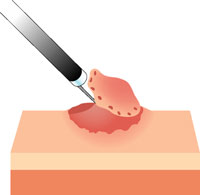
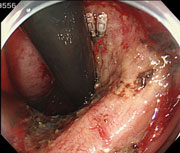
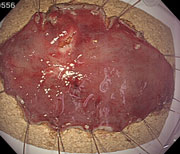
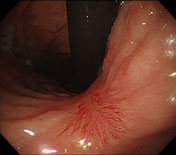
6 ESDの手順
-

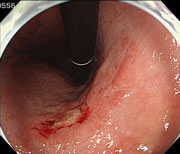
【観 察】 -

【マーキング】
切り取る範囲の目印を付けていきます。 -

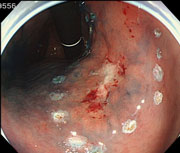
【粘膜下層のはく離】
専用ナイフで病変をはく離していきます。 -

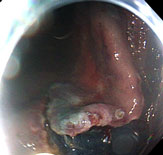
【切除完了】 -

【切除された病変】
組織検査に出します。 -

【治療2ヶ月後】
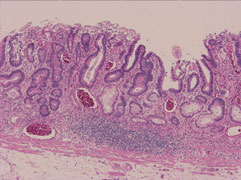
7 ESD後の病理検査
ESD後の顕微鏡による組織検査
切り取った病変は顕微鏡による組織検査を行います。
治療前に「リンパ節転移の可能性が極めて低い」と診断されていても、顕微鏡による検査で病変が粘膜層より深い層にまで達していたり、血管やリンパ管にがん細胞が入っていることがわかった場合は追加治療(外科治療)が必要となります。
顕微鏡でがんの範囲が詳しく調べられます